پاي ديابتي از دو راه ايجاد ميشود:
1– نقش صدمه به اعصاب (نوروپاتي) در پاي ديابتي
به طور عادي، اگر پاي ما صدمه ببيند يا عفونتي به وجود بيايد، درد براي ما هشداري است تا براي شرايط خطر آماده باشيم و سريعتر به پزشك مراجعه كنيم. در ديابت اعصاب پا تحت تاثير قرار ميگيرد و درد كمتري در پاها احساس ميشود. يعني افراد ديابتي ممكن است درد ناشي از يك بريدگي كوچك يا تاول را، احساس نكنند.
احساس كرختي يا سوزن سوزن شدن ميتواند نشان عدم خونرساني كافي عضو باشد.
2– نقش سختي ديواره عروق (واسكولوپاتي) در پاي ديابتي
– در ديابت، عروق پا نيز تحت تاثير قرار ميگيرند و سخت و تنگ ميشوند. بنابراين حجم خون كمتري را به سمت پاها هدايت ميكنند.
– از نشانههاي اختلال در خونرساني پا، سرد شدن، رنگ پريدگي و كبود شدن پاها خصوصا انگشتان است.
– بريدگيها اگر درمان نشوند، عفونت كرده و ميتواند باعث سياه شدن (گانگرن) پا شود. سياه شدن پا ضايعهاي است كه در صورت عدم درمان منجر به قطع كردن پا ميشود، تا آسيب به بخشهاي بالاتر و سالمتر منتقل نشود.
در بيماران ديابتي كه اعصاب و عروق با هم درگيرند، حتي زخمهاي كوچك هم بايد مهم تلقي شوند، چون ممكن است سريعا عفونت گسترش پيدا كرده و تمام طول پا و حتي كل بدن را درگير كند.
– قرمزي، تعريق و داغ شدن پا از نشانههاي عفونت هستند. وقتي خون كمتري به پا برسد، پا به اندازه كافي اكسيژن و غذا دريافت نميكند و نميتواند در مقابل عفونتها جنگيده و خوب ترميم شود.
– مهمترين روش براي پيشگيري از آسيب پاها، حفظ سطح قند خون در محدوده طبيعي، تغذيه صحيح، ورزش و رعايت بهداشت فردي است.
اگر شما يك بيمار ديابتي هستيد، حتما روزانه پاهايتان را معاينه كنيد تا مشكلات كوچك را بيابيد و اجازه ندهيد به آسيبهاي جدي تبديل شود. با روشهاي ساده شستوشو و درمانهاي موضعي، ميتوانيد آنها را رفع كنيد.
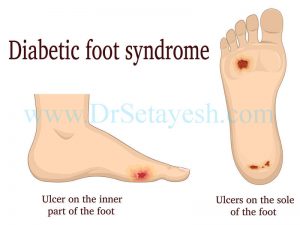
وقتي ديابت داريد پاي شما چه مي شود؟
اين عمل عمدتا عملكرد حسي را تغيير مي دهد ، باعث احساسات غير طبيعي و بي حسي تدريجي مي شود كه ايجاد زخم (پاي ديابتي) را تسهيل مي كند. پاي ديابتي يكي از عوارض شايع ، پرهزينه و شديد ديابت است.
چند بار ديابت باعث ايجاد زخم پا در بيماران ديابتي مي شود؟
تحقيقات تخمين مي زند كه بروز زخم هاي پا در طول زندگي در جامعه ديابتي حدود 15? است و ممكن است به 25? نيز برسد. در ديابت ، اختلال عملكرد عصب محيطي را مي توان با بيماري شريان محيطي (PAD) تركيب كرد كه باعث گردش خون ضعيف در اندام ها (آنژيوپاتي ديابتي) مي شود.
پاهاي ديابتي چگونه تحت تأثير اختلال عملكرد عصب محيطي قرار مي گيرند؟
به دليل اختلال عملكرد پيشرفته عصب محيطي همراه با ديابت (نوروپاتي ديابتي) ، پاهاي بيماران توانايي كمتري در احساس درد دارند. اين بدان معني است كه آسيب هاي جزئي ممكن است براي مدتي كشف نشده باقي بمانند و از اين رو ممكن است به يك زخم پاي ديابتي با ضخامت كامل تبديل شوند.
جلوگيري
پيشگيري از پاي ديابتي ممكن است شامل بهينه سازي كنترل متابوليسم از طريق تنظيم سطح گلوكز خون باشد. شناسايي و غربالگري افراد در معرض خطر ابتلا به زخم پاي ديابتي ، به ويژه افرادي كه داراي نوروپاتي بدون درد پيشرفته هستند. و آموزش بيمار به منظور ارتقا خودآزمايي پا و دانش مراقبت از پا. به بيماران به طور روزمره آموزش داده مي شود كه پاهاي خود را از نظر هيپركراتوز ، عفونت قارچي ، ضايعات پوستي و تغيير شكل پا بازرسي كنند. كنترل كفش نيز مهم است زيرا ضربه مكرر ناشي از كفش تنگ مي تواند يك عامل محرك باشد ، به ويژه در مواردي كه نوروپاتي محيطي وجود دارد. شواهد محدود هستند كه دوره هاي آموزش كم كيفيت بيمار تأثير پيشگيرانه طولاني مدت دارند. يك كار اخير با هدف بررسي كامل بودن آنها از نظر پيشرفت در عمل باليني ، پيشرفت در فن آوري و تغيير در ساختار فرهنگي اجتماعي ، به طور انتقادي رهنمودهاي غربالگري پا را ارزيابي كرده است. اين كار به وضوح نشان داد كه محدوديت هاي دستورالعمل هاي موجود و كمبود شواهدي كه دستورالعمل ها بر اساس آنها ساخته شده اند ، مسئول شكاف هاي فعلي بين دستورالعمل ها ، عملكرد باليني استاندارد و ايجاد عوارض هستند. براي توسعه توصيه هاي استاندارد و اقدامات باليني روزمره ، توجه بيشتر به هر دو محدوديت دستورالعمل ها و شواهد اساسي ضروري خواهد بود.
درمان
درمان زخم پاي ديابتي مي تواند چالش برانگيز و طولاني باشد. ممكن است شامل وسايل ارتوپدي ، جراحي و داروهاي ضد ميكروبي و پانسمان موضعي باشد.
بيشتر عفونت هاي پاي ديابتي (DFI) نياز به درمان با آنتي بيوتيك هاي سيستميك دارند. انتخاب روش درمان آنتي بيوتيكي اوليه به عوامل مختلفي از جمله شدت عفونت ، اينكه آيا بيمار درمان آنتي بيوتيكي ديگري براي آن دريافت كرده است يا خير و اينكه آيا عفونت توسط ميكرو ارگانيسم ايجاد شده است كه به مقاومت در برابر معمول مشهور است بستگي دارد آنتي بيوتيك (به عنوان مثال MRSA). هدف از آنتي بيوتيك درماني جلوگيري از عفونت و اطمينان از شيوع آن نيست.
مشخص نيست كه آيا آنتي بيوتيك خاصي براي بهبود عفونت يا جلوگيري از قطع عضو بهتر از هر آنتي بيوتيك ديگري است. يك آزمايش نشان داد كه ارتاپنم با وانكومايسين يا بدون آن براي حل DFI ها موثرتر از تيگسيكلين است. همچنين به طور كلي مشخص نيست كه آيا آنتي بيوتيك هاي مختلف با عوارض جانبي بيشتر يا كمتر همراه هستند.
با اين حال توصيه مي شود آنتي بيوتيك هاي مورد استفاده براي درمان زخم پاي ديابتي پس از كشت بافت عميق زخم استفاده شود. كشت بافت و نه كشت سواب چرك بايد انجام شود. براي جلوگيري از ظهور مقاومت دارويي ، بايد از آنتي بيوتيك ها در دوزهاي مناسب استفاده شود. مشخص نيست كه آيا آنتي بيوتيك هاي محلي نتايج را پس از جراحي بهبود مي بخشند يا خير.
نكات قابل توجه در انتخاب كفش و جوراب:
– همواره كفش مناسب كه اندازه پايتان است، بپوشيد و هميشه بعدازظهرها براي خريد كفش اقدام كنيد.
– پنجه كفش بايد طوري باشد كه انگشتان پا به راحتي حركت كنند.
– هرگز كفشي كه قسمت پنجه و پاشنه آن باز است، نپوشيد.
– جوراب تميز نخي به پا كنيد و هر روز آنها را عوض نماييد.
– از پوشيدن جورابهاي سفت و كشي اجتناب كنيد.
– هرگز با پاي برهنه راه نرويد.
– قبل از به پا كردن كفش، داخل آن را نگاه كنيد. سنگريزهها، بند پاره كفش و ناخنهاي بلند ميتوانند تبديل به نقاط فشاري شده و منجر به التهاب و عفونت شوند.
– تب و لرز نشانه عفونت است در صورت مشاهده، سريعا با پزشك يا پرستار خود در ميان بگذاريد. عفونتهاي كوچك با رعايت بهداشت روزانه و مراقبتهاي ساده و آنتيبيوتيكهاي تجويز شده توسط پزشك قابل درمان هستند. ولي اگر درمان به هر دليلي به تاخير بيفتد، عفونت وسعت يافته و حتي ميتواند تا استخوانهاي پا نيز برسد و احتياج به جراحي پيدا كند.
– رعايت بهداشت پاها شامل مراقبت روزانه، پوشش مناسب و جلوگيري از زخم شدن و صدمه پا و ويزيت منظم توسط پزشك است.
- دوشنبه ۱۷ خرداد ۰۰ | ۱۶:۴۱
- ۱۲ بازديد
- ۰ نظر
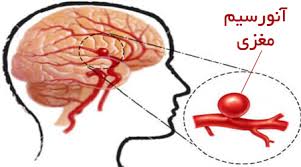 گشاد شدن رگهاي مغز
گشاد شدن رگهاي مغز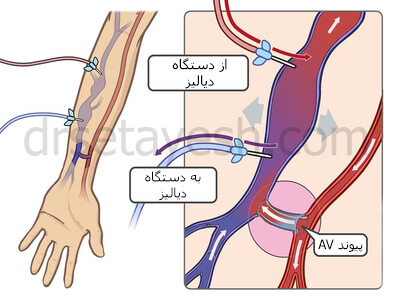 آنژيوگرافي چيست؟
آنژيوگرافي چيست؟ كشف ارتباط بين عود سرطان سينه و متابوليسم چربي
كشف ارتباط بين عود سرطان سينه و متابوليسم چربي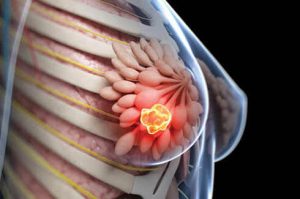 سرطان پستان يا سرطان سينه چيست ؟
سرطان پستان يا سرطان سينه چيست ؟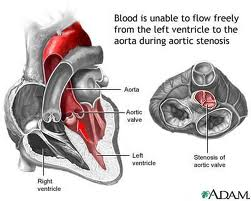 بيماري هاي آئورت
بيماري هاي آئورت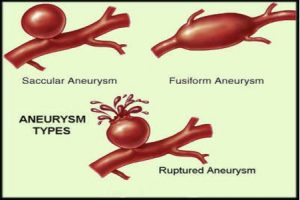 آنوريسم قلبي
آنوريسم قلبي